Az egészséges körömlemez mindig átlátszó, színtelen, felülete sima. Ugyanis a körömlemez alatt elhelyezkedő, azon keresztül átvilágító hajszálereknek köszönhetően rózsaszínnek tűnik. De valamilyen oknál fogva a köröm vastagságában néha fehér vagy sárga foltok jelennek meg, amelyek növekedésével hosszanti barázdák formájában jelentkeznek. A szabad szélétől lassan a kutikula felé haladva fokozatosan okkersárga színt kapnak. A köröm gombás károsodása. Egymással összekapcsolódva és méretüket növelve képesek befogni a teljes körömlemezt a hátsó körömredőig. A körömágy területén kialakuló kanos tömegek miatt a köröm vastagabbá válik, a köröm szabad széle elválhat a körömágytól. Hamarosan eltűnik a köröm fénye, és a szabad széle szaggatottá válik. Egyes betegeknél a körömlemez elválik az ágytól, és felfedheti az omladozó kanos tömegek gyűjteményét. Az érintett körömlemezek színe a sárgásbarnától a szürkéig változik.
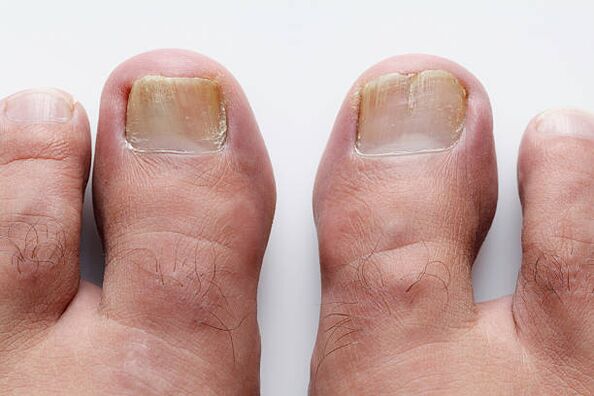
Az összes leírt változás leggyakrabban onychomycosis esetén fordul elő. Ez a kifejezés 1854-ben jelent meg a kórokozó gombák által okozott köröm elváltozásokra utalva. Az onychomycosis meglehetősen gyakori körömbetegség; az emberek 10-20%-ánál fordul elő. A láb gombás fertőzései gyakoribbak a hideg éghajlatú országokban. De a kényelmetlen és szűk cipők kedvező feltételeket teremtenek a fertőzés kialakulásához, az éghajlati viszonyoktól függetlenül. Az onychomycosis megbetegedésének kockázata az életkorral növekszik, ezért az onychomycosis gyakrabban figyelhető meg az időseknél. A gombás fertőzések forrásai az uszodák, konditermek, közös zuhanyzók, fürdők, öltözők, kollégiumok, kényelmetlen lábnyomó cipők, artériás vagy vénás elégtelenség, immunhiány, diabetes mellitus. És persze pedikűrös vagy manikűr szalonban is meg lehet fertőződni. A kéz körömfájása, különösen az élesztőszerű gombák által okozott körömgyulladás gyakoribb azoknál a nőknél, akik hosszú ideig vízben vagy szappanos vízben tartják a kezüket, illetve cukorral, tejtermékekkel vagy antibiotikumokkal dolgoznak.
A legtöbb esetben a körmöket dermatofiták, gyakran élesztőszerű gombák, ritkábban penészgombák érintik. Az onychomycosis fő kórokozói a dermatofita gombák. Részesedésük a gombás fertőzések teljes tömegének akár 90% -a. Az onychomycosis leggyakoribb kórokozói a T. rubrum (az esetek kb. 80%-a) és a T. mentagrophytes var. Interdigitale (10-20%). Általában először az ujjak közötti tereket, majd magukat a körmöket érintik. Ezért fontos a bőrfertőzés megelőzése. A kandidózist szénhidrátban gazdag élelmiszerekkel való érintkezés útján lehet megfertőzni. A penészgombák a talajban is élnek, ezért a penészgomba onychomycosis kórokozója a külső környezetben van, és gyakran egy már megváltozott körömhöz tapad. Sok tudós úgy véli, hogy ez a betegség kevésbé fertőző.
Az onychomycosis klinikai felosztása összefügg a gomba körömbe való behatolásának lehetséges útjával. Distális lateralis subungualis, fehér felületes, proximális subungualis és teljes dystrophiás onychomycosis különböztethető meg. Leggyakrabban a kórokozó gombák a szublingvális térben telepednek le. Innen már képesek behatolni a körömágyba. A dermatofiták hatására a körömágy hámsejtjei lágy keratint termelnek, amely felhalmozódva megemeli a körömlemezt. A hiperkeratózist a lézió fehéres színe jellemzi. A lágy keratin elősegíti a gombák növekedését – ördögi kör alakul ki. A kemény keratinból álló körömlemez eleinte nem változik, de később a dermatofiták alagút léghálózatot hoznak létre, majd miután ez a háló kellően dús lesz, a köröm elveszti átlátszóságát. Gyakran a fertőzés a köröm hosszanti barázdái mentén terjed. A mátrix - a növekedési zóna - gombás fertőzése különböző disztrófiás változásokat idéz elő a körömben.
A rubromikózis (a T. rubrum által okozott) a láb körmeit és gyakran a kezet is érinti. A betegek több mint 90%-a a kezek és lábak bőrének fokozott kiszáradását és keratinizációját tapasztalja. A körömlemezek alakjuk és méretük megőrzése mellett fehér vagy sárga színű foltok és csíkok borulhatnak. Ezzel a betegséggel nem járnak kellemetlen érzések, és a betegek nem mindig veszik észre ezeket a változásokat (normotróf típus). A hipertrófiás típusnál a körömlemezek jelentős megvastagodása lehetséges az alattuk lévő kanos tömegek felhalmozódása miatt. Eltompulnak és könnyen összeomlanak. A körömlemezek ilyen változásaival a betegek gyakran panaszkodnak a lábujjak fájdalmáról, amelyeket a cipők szorítanak járás közben. A rubromikózisos körmök jelentősen vastagabbak és íveltek, madárkarmokhoz hasonlítanak (mycotic onychogryphosis). Az onycholyticus típusú elváltozásnál a körömlemezek elvékonyodnak, és gyakran már a folyamat elején elválik a körömágytól a szabad él oldalán. A leválasztott rész fénytelenné válik, és gyakran piszkosszürke színt kap. A köröm proximális része, különösen a lunulához közelebb eső része, hosszú ideig megőrzi természetes színét. A körömágy szabaddá váló területein hiperkeratotikus, meglehetősen laza tömegek képződnek.
A lábgomba gyakran olyan betegeknél alakul ki, akiknél a láb túlzott izzadása van. A lábgombásodás leggyakrabban az első vagy ötödik ujj szabad vagy oldalsó éleinek oldalán kezdődik. A lábgombásodás kórokozója (T. mentagrophytes var. interdigitale) az egyik legagresszívebb gombás kórokozó a kérges szerkezetek fertőzéseinek.
Élesztőgombák Candida spp. a normál emberi mikroflóra képviselői. Az európai tanulmányok szerint a candida fertőzés az esetek 5-10%-ában a lábfejen, 40-60%-ban a kezeken okoz körömgombát. A betegség akkor fordul elő, amikor az immunrendszer legyengül, és a mikroflóra normális összetétele megzavarodik. A candidalis onychomycosis gyakrabban alakul ki cukorbetegségben, elhízásban és csökkent pajzsmirigyműködésben szenvedőknél. Candidiasis esetén a körömredők vörössége és fájdalma megelőzi a körömlemezek károsodását. A gyulladás, az alakváltozás és a bordák megvastagodása a kutikula elválasztásához vezet a lemez felületétől. Ennek eredményeként a gombák bejutnak a körömmátrixba, és onnan behatolnak a lemezbe és a körömágyba. A paronychiával kombinált onychomycosis nem dermatofita fertőzések, például streptococcus fertőzések esetén is megfigyelhető.
A penészgombáknak több mint 40 fajtája ismert, az onychomycosis kórokozója. Némelyikük talajlakó, mindenhol megtalálható a környezetben, és az egészséges körmöket érinti. De gyakrabban fertőződnek meg a már megváltozott körömlemezek. Ezeket a változásokat okozhatják dermatofiták, vagy a számos degeneratív folyamat egyike, amely deformációhoz, és ami a legfontosabb, mind a körömágy, mind a köröm mikroszerkezetének megzavarásához vezethet.
A penészgombák által okozott onychomycosis általában a lábakon jelenik meg. A klinikai kép külsőleg megfelelhet különféle dermatózisok, például pikkelysömör változásainak, ami diagnosztikai hibákhoz és hatástalan kezeléshez vezet. Ezért laboratóriumi vizsgálatokat kell végezni. A körömlemez érintett részét speciális oldatokkal kezelik, és mikroszkóppal vizsgálják. A diagnózis megerősítést nyer, ha egy patogén gomba micéliumának filamentumait észlelik. A kórokozó típusát gombakultúra táptalajon történő termesztésével határozzák meg.
Az onychomycosis nem múlik el spontán módon. Ha nem kezelik, a fertőzés gyorsan egyenként érintheti a körmöket. A kezeléshez speciális külső és szisztémás (orális) gombaellenes szereket használnak.
Gombás körömfertőzések kezelése
Az adatok szerint a kéz körömlemeze havonta 2-4,5 mm-rel, a lábon másfélszer lassabban nő. A teljes körömlemez a kézen 4-5 hónap alatt, a lábon 11-17 hónap alatt nőhet ki. A körmök a különböző ujjakon különböző ütemben nőnek; a nagylábujjak körmei hosszabbra nőnek, mint másoké. Mivel a körmök lassan nőnek, a kúra hatékonyságának elemzése során nem kell a körmök külső állapotára összpontosítani; az elért eredmény csak a mikroszkópos vizsgálatok és a tenyésztés eredményeinek kézhezvétele után határozható meg. A szisztémás gombaellenes szereket nem szabad az utasításban javasoltnál többet használni, ha a tenyésztési vagy mikroszkópos eredmények negatívak lesznek. Ellenkező esetben folytathatja a kezelést, vagy megváltoztathatja az antibiotikumot. A külső terápia védőréteget hoz létre a köröm felületén, magas koncentrációjú gombaellenes szerrel. A helyi terápia fő előnye a biztonság, a toxikus és mellékhatások hiánya.
A helyi külső terápia hátránya, hogy a gyógyszer nem mindig jut el a fertőzés kórokozójához - a körömlemezben és a mátrixban található gombához. A kórokozó elpusztításához a körömlemezt eltávolítják, vagy gyógyszereket írnak fel annak lágyítására. A külsőleg alkalmazott gyógyszerek, például a lakkok, csak a korai szakaszban lehetnek hatásosak. Sok hónapig használják. Ha a körömmátrix megsérül, az onychomycosis helyi kezelése hatástalan. Ráadásul a betegek nem mindig követik szisztematikusan az orvos utasításait. Ha a legtöbb köröm érintett, szisztémás szereket kell felírni.
A kezelés szisztémás megközelítésével a gyógyszerek a véren keresztül behatolnak a körmök felületébe. Sokan közülük felhalmozódnak a mátrixban, és a kezelés befejezése után is ott maradnak. A szisztémás terápia korlátja a mellék- és toxikus hatások, például a hepatitis kialakulása, amely hosszú távú, hónapokig tartó gyógyszerhasználattal jár. A szisztémás terápia nem javasolt terhes vagy szoptató nőknek, májbetegségben szenvedőknek vagy gyógyszerallergiásoknak. Jelenleg a modern gombaellenes szerek és alkalmazásuk progresszív módszerei jelentek meg, így a mellékhatások és a toxikus reakciók kockázata jelentősen csökkent. Bár az eredménytelen terápia esetei továbbra is fennállnak. Gyakrabban a körömlemez különböző típusú kórokozó gombákkal való egyidejű fertőzésével, a gyógyszer elégtelen koncentrációjával a körömlemezben (a gyógyszer károsodott felszívódása miatt a beteg gyomor-bélrendszerében, cukorbetegséggel, elhízással, a végtagok rossz véráramlásával) vagy a beteg gyógyszeres kezelési rendjének be nem tartásával járnak.
A szisztémás vagy lokális kezelés kiválasztásakor fontos figyelembe venni az összes egyidejű betegséget, a szervezet ellenálló képességét, a végtagok ereinek állapotát és az anyagcsere jellemzőit. Az általános közérzet javítása nélkül nagyon nehéz gyors és minőségi eredményeket elérni az onychomycosis kezelésében, elkerülni a visszaeséseket és az újrafertőződéseket.
Az onychomycosis előfordulásának csökkentése érdekében szükséges a bőr gombás betegségeinek időben történő kezelése, más cipő viselése, a láb bőrének higiéniájának ellenőrzése, az edzőtermek, uszodák és hasonló létesítmények zuhanyozásának rendszeres látogatása, valamint helyi gombaellenes gyógyszerek alkalmazása. Szükséges a közös helyiségek tisztán tartása, valamint a személyzet és a látogatók megelőző vizsgálata. A manikűr és pedikűr helyiségekben nem lehet körömgombásodásban szenvedő betegeket kiszolgálni, még kevésbé kezelni. Az ügyfelekkel való munkavégzéshez szükséges eszközöket sterilizálni kell, és lehetőség szerint eldobható anyagokat kell használni.


















